Research
研究紹介
- トップ
- 研究紹介
低侵襲・機能温存へのこだわり
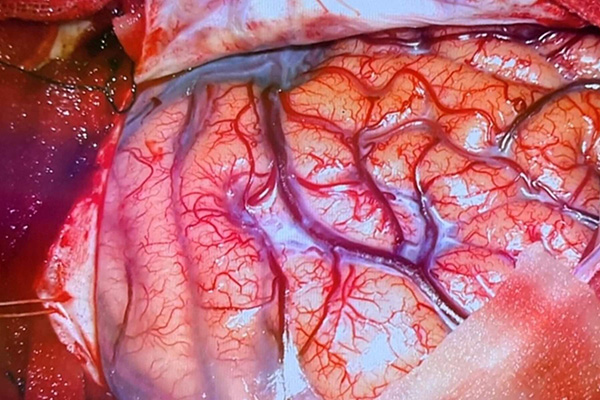
顕微鏡手術
脳神経外科手術成績の向上に最も寄与したものの一つが手術顕微鏡です。1960年代頃から導入された顕微鏡下手術microsurgeryは、脳神経外科手術の安全性と有効性を飛躍的に向上させました。現在では脳神経外科手術の多くが顕微鏡下で行われています.当教室初代教授である杉田虔一郎先生は、信州医学雑誌に寄稿した総説「顕微鏡下手術のための脳神経外科手術器械の考案・改良」にて顕微鏡手術の特長を,「第一はものが拡大されて見えること、第二は狭い術野の奥でも完全な照明が得られること」と述べています。当教室実験室には、杉田先生が開発に携わり、実際に手術室で使われていた顕微鏡が設置されており、若手脳神経外科医が日夜訓練を行っています。
脳血管内治療
低侵襲:脳血管内治療
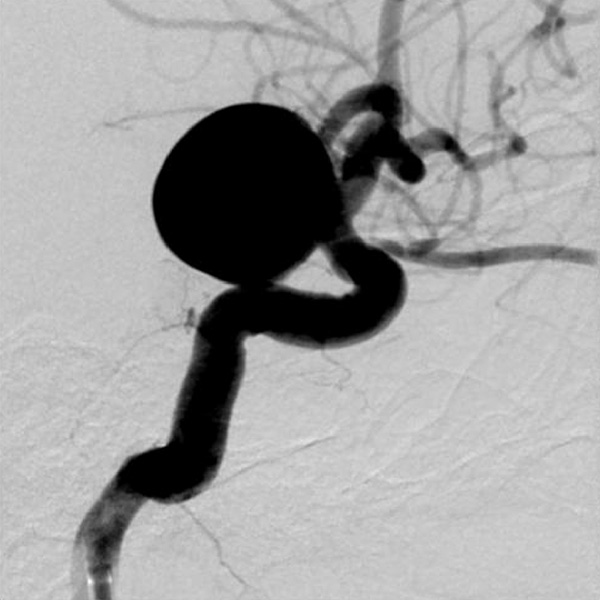
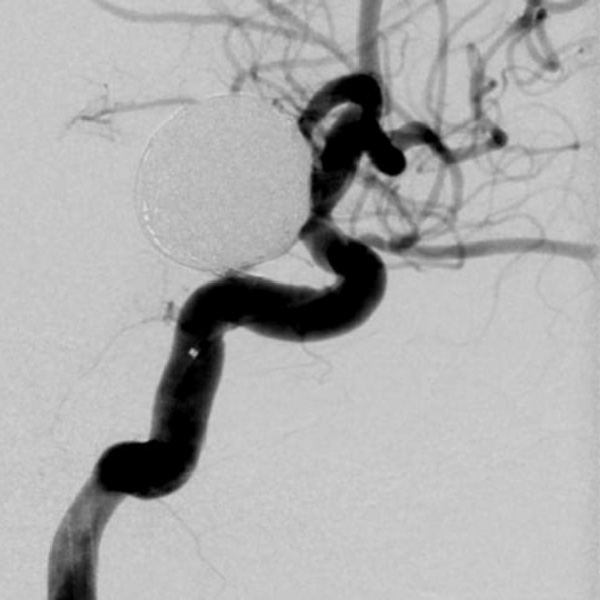
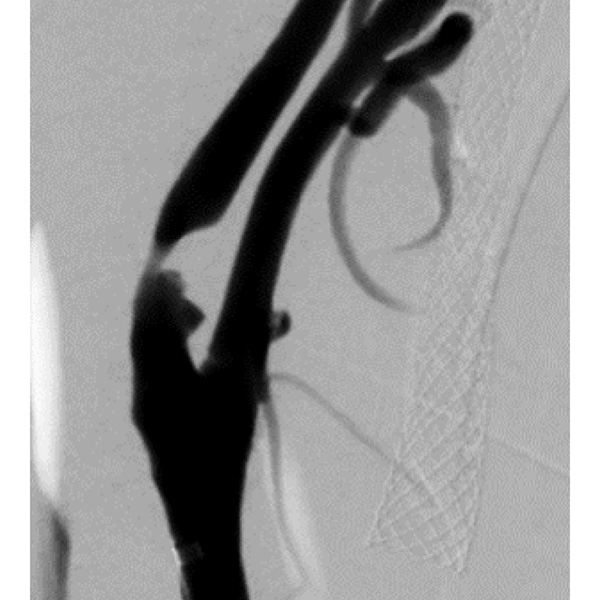
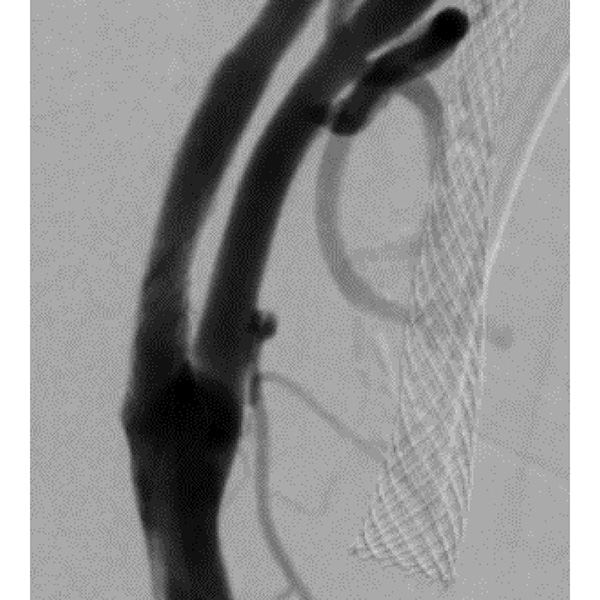
脳血管内治療は、開頭(かいとう)する代わりに手首や鼡径(そけい)からごく細いカテーテルを頚部や頭蓋内の血管まで挿入して、血管の中から脳の血管の疾患を治療する手術法です。治療に使用するカテーテルや器材の改良と技術の進歩に伴い、これまでの開頭手術では治療が困難であった様々な疾患に治療の可能性が拡がっています。
脳血管内治療は、大きく分けて異常血管を血管の中から塞ぐ「塞栓術」と、狭くなった血管を拡げる「血行再建術」があります。「塞栓術」で治療できる疾患としては脳動脈瘤、動静脈奇形と動静脈瘻があります。また、開頭手術で脳腫瘍を摘出するのに先立って脳腫瘍に血液を送っている血管を塞いで手術をやり易くする"術前塞栓術"も行っています。脳動脈瘤のコイル塞栓術では、動脈瘤を塞ぐ際にコイルが大切な血管にはみ出る事を防ぐステントや、コイルさえも使用せずに動脈瘤を血栓化させるフローダイバーター(パイプライン)など、最新の技術や器具を導入して治療しています。動静脈奇形や動静脈瘻にはOnyx(オニックス)を用いた塞栓術を行っています。「血行再建術」では頚動脈狭窄症に対してステントを用いた拡張術を行っています。また頭蓋内の脳動脈狭窄症に対してもステントを用いた拡張術を行っています。信州大学脳神経外科は脳動脈瘤などに対する開頭手術では世界でもトップレベルの技術と実績を持っていますが、脳血管内治療でも開頭手術に劣らない先進的かつ低侵襲・安全な治療を行っております。
さらなる低侵襲性の追求:超低侵襲 経橈骨動脈治療(手首の血管からの治療)
2016年から、低侵襲性を追求し、脳血管内治療を手首の血管から行うことを積極的に行っています。心臓領域の血管内治療では、手首の血管から治療を行うことで、術後の安静時間が短くすみ、穿刺部に仮性動脈瘤が出来てしまうなどの合併症が減少することが常識になっています。2023年現在、信州大学の脳血管内治療のほぼ全例を手首の血管から治療しています。
内視鏡手術
低侵襲手術のための究極のアイテムである内視鏡での手術も行っております。外径5mmの軟性内視鏡鏡筒には高解像度カメラ、光源、ワークチャンネルがあり、細いワイヤー状の鉗子や凝固切開用器具やバルーンカテーテルなどを手として用いながら病変部を操作します。特に有用なのは脳室内腫瘤摘出術や第3脳室底開窓術です。また、さらに細い硬性内視鏡(4mmと2.7mm)では、特に狭く深い病巣に対して有効であり、顕微鏡下では観察できない部分を視認下で行える下垂体腺腫摘出術を行っております。
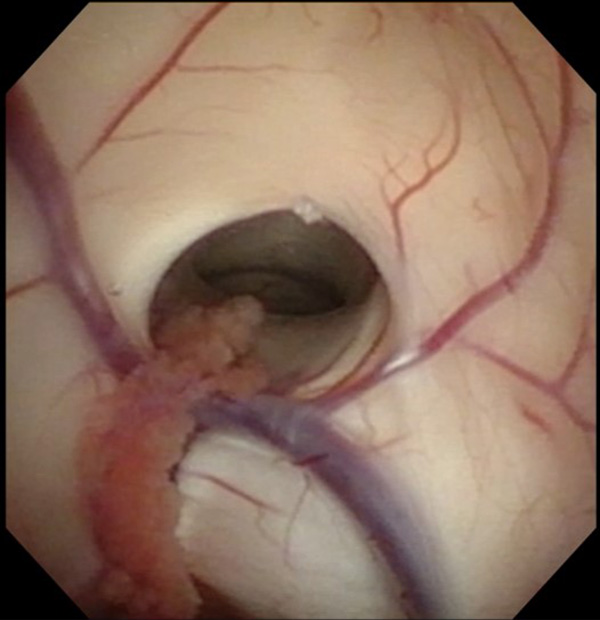
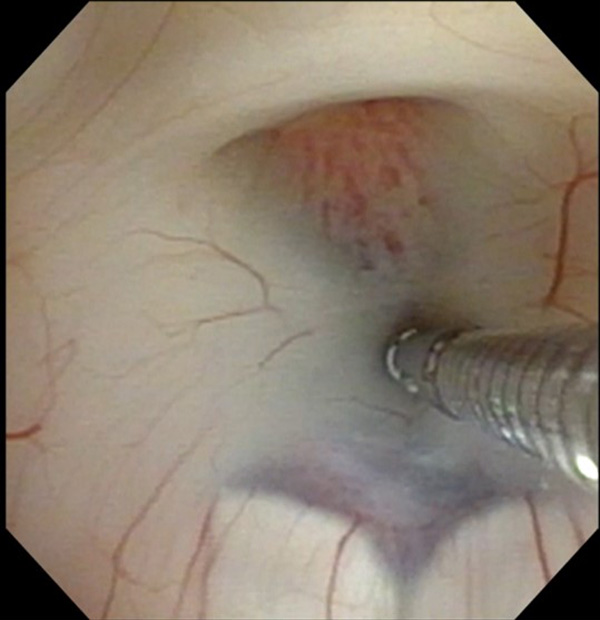
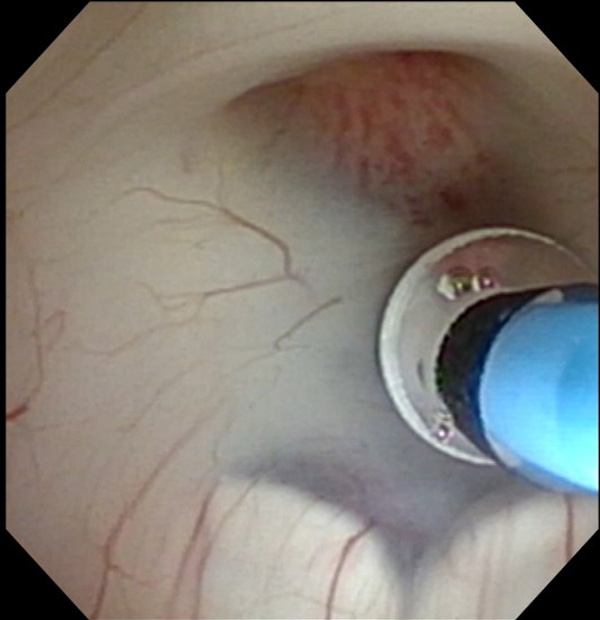
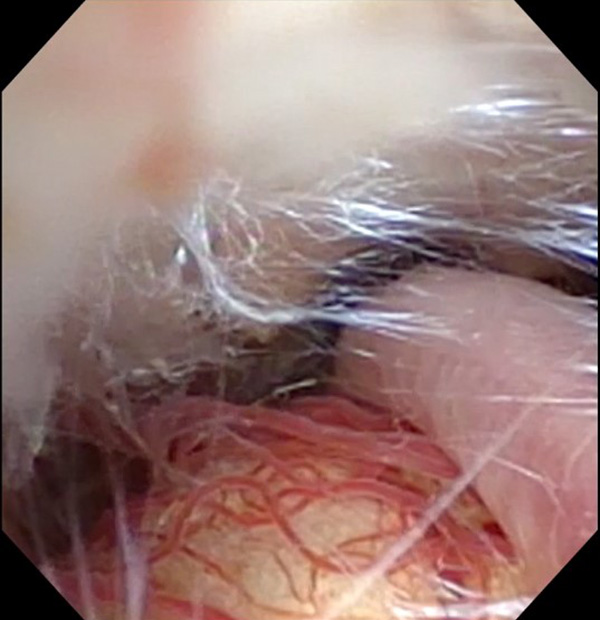
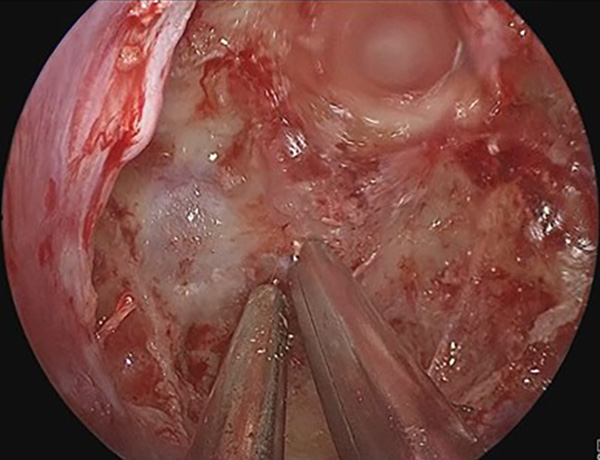
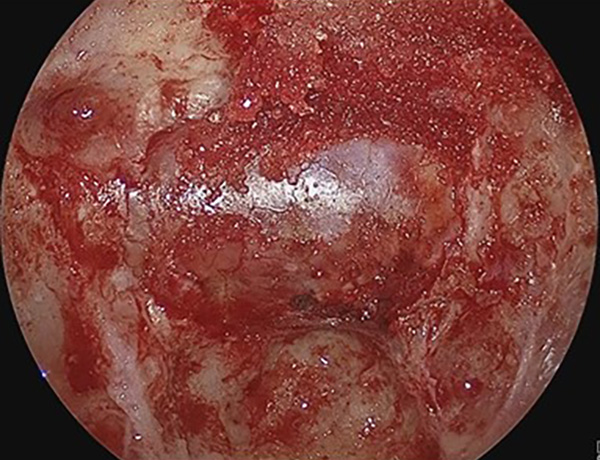
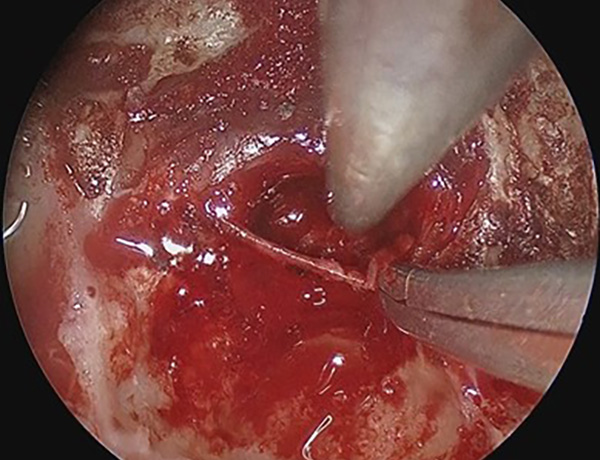
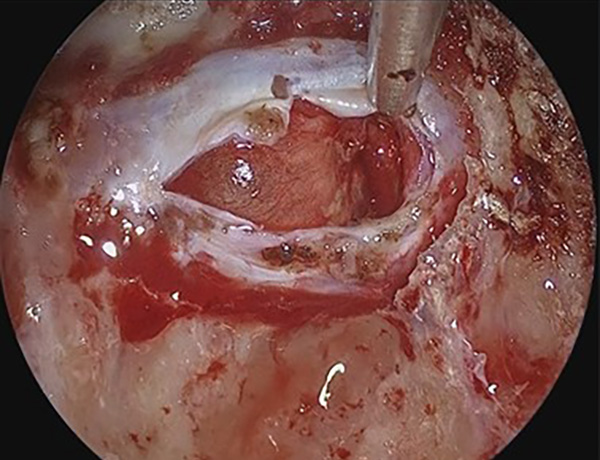
頭蓋底外科手術
頭蓋底外科は脳をできるだけ圧迫せずに、頭蓋骨を削除することで病変に到達するという方法で、脳へのダメージを減らす手術方法です。骨を削る操作に時間が掛かるため大変なのですが、ナビゲーションシステムや我々が培ってきた微小解剖の知識を使って、より安全に手術が行えるように努力しております。しかし何でも骨を削ると良いという訳ではありません。骨を削りすぎて外観に問題が出ては意味がありませんので、美容的に許容される範囲でより有効な方向から病変に至るような工夫をしております。
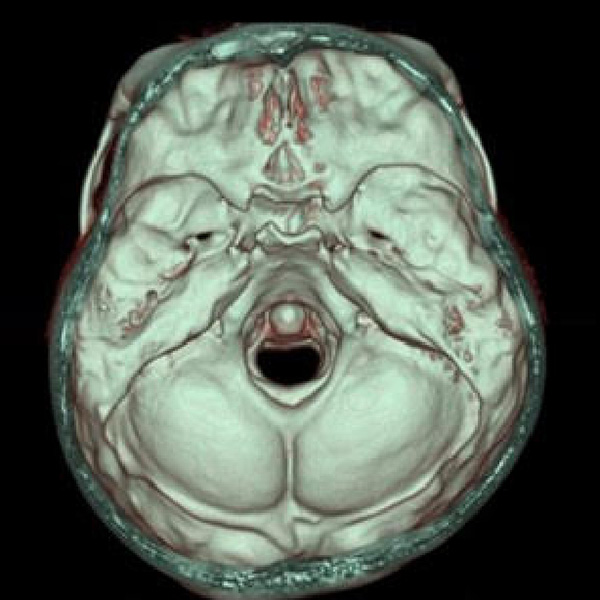
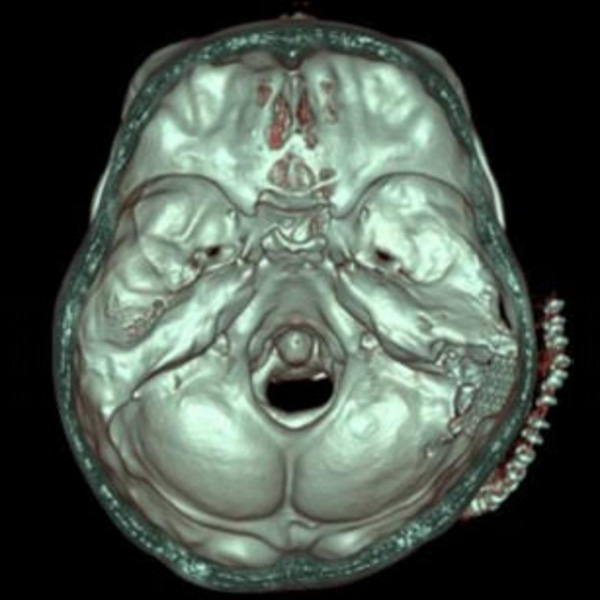
神経膠腫についての研究
神経膠腫は脳腫瘍で最も頻度の多い疾患ですが、正常脳細胞の中に腫瘍が入り込んでいく(浸潤性)ため正常と腫瘍の境界が不明瞭です。また言語や運動など重要な脳機能に関わる部位に浸潤することもあるため、切除により言語障害や運動麻痺などの重篤な後遺症を残す可能性があります。神経膠腫は腫瘍の切除率が高いほど生命予後は延長しますが、切除の結果として社会生活や日常生活の質に影響してしまう場合があります。よって日常生活が維持できるように正常脳機能を温存しつつ、腫瘍の最大限の摘出を目指すことになります。それぞれについて研究を行っています。
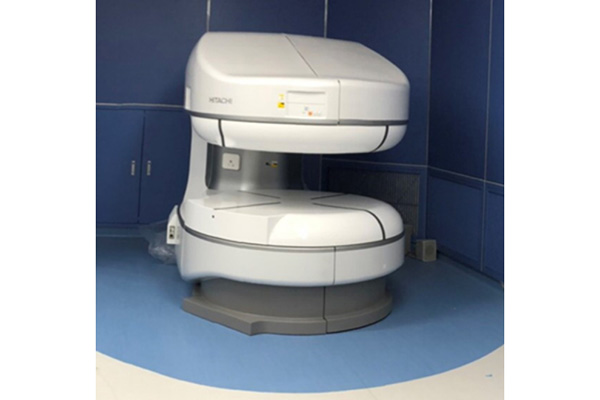
術中MRIについて
腫瘍を最大限に摘出するために、当院では術中MRIを使用しています。
術中MRIは、手術中にMRI撮影ができる装置であり、腫瘍摘出後に残存した腫瘍を画像で表示することができます。これにより残存腫瘍を追加摘出でき、腫瘍の取り残しが少なく最大限の腫瘍摘出が可能になりました。当院では低磁場(0.4テスラ)のMRIを採用しているため、別室への移動は不要で撮影時間を短縮しています。また、手術中の緊急事態や出血も術中MRI画像で術中に確認できるため、より適切な対処につながります。術中MRIによる手術成績についての研究も行っています。
脳機能温存(術中神経機能モニタリング)について
神経膠腫の手術では後遺症を残さないように脳機能を温存することが重要です。機能温存ができていることを確認することをモニタリングと言います。運動・感覚・視野・聴力などがモニタリングの対象となります。運動を例にすると、運動神経が傷ついていないかをみる運動誘発電位をモニタリングしており、半身不随(麻痺)の出現を防ぎながら手術を進めます。運動・感覚・視野・聴力などは全身麻酔下でもモニタリングすることが可能ですが、言葉の温存については全身麻酔下では困難です。そこで言葉の神経(言語野や言語神経)に近いところの腫瘍を摘出する際には、患者さんが起きた状態で会話をしながら腫瘍摘出を行う覚醒下手術を行い、言語障害(失語症)を最小限に抑えます。これらのモニタリングを組み合わせて最大限の機能温存に努めております。新規モニタリングの開発についての研究も行っています。
組織情報について
神経膠腫は組織の悪性度によって診断が細分化され、治療方針が変わります。また近年では遺伝子情報が診断自体にも影響を及ぼしています。
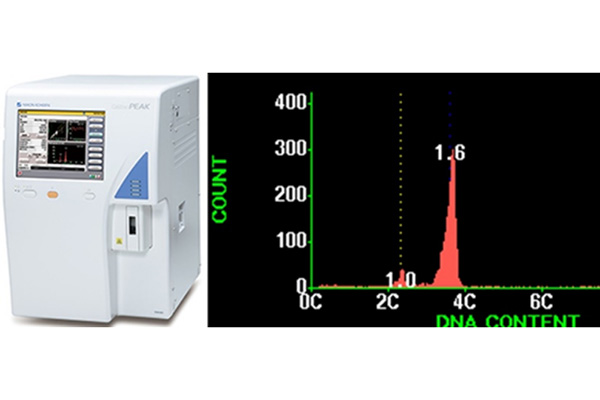
組織診断の基本は、手術中に採取した小さな腫瘍組織を病理医が診断する術中迅速診断です。術中迅速病理診断によって、摘出した腫瘍がどのような腫瘍であるか(腫瘍の種類や悪性度)を確認するとともに、腫瘍摘出後の断端を採取して、まだ腫瘍細胞が多く残っているのか、正常脳に近いとこまできているのかを確認します。しかし術中迅速診断は組織が小さく短時間で行うため、実際の診断と異なる場合があります。そこで当院では術中にフローサイトメトリーを用いて細胞のDNA量を測定することで、神経膠腫の術中悪性度診断や浸潤部位の残存腫瘍量を測定する研究を行っています。
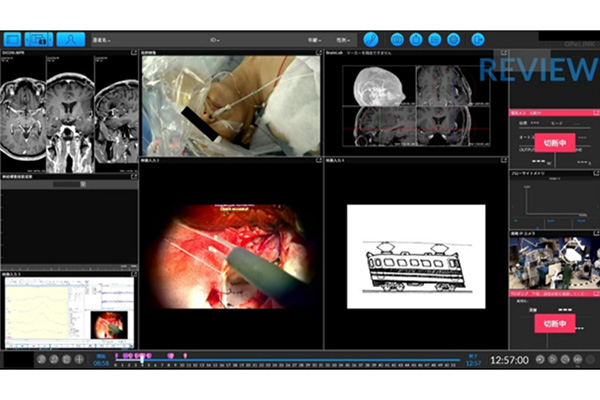
スマート治療室について
上記のとおり神経膠腫の手術では、術中MRIなどの画像情報だけでなく、神経機能情報や組織情報など様々な情報を必要とします。当院では手術室内の医療機器をネットワークで接続する新しい手術室「スマート治療室(SCOT)」を共同開発し、2018年より稼働しています。スマート治療室では「OPeLiNK」というミドルウェアによって術中情報が時間同期され、記録保存されます。またこの術中情報を手術室外の医師とも共有し、術中に会話や書き込みをすることで詳細に検討することが可能となりました。
手術室内の大型モニターでは統合された術中情報が一括表示されており、手術スタッフが術者と同等の術中情報をリアルタイムに把握することができます。また多種の情報を表示できるOPeLiNKを用いたレビューは術後カンファレンスでもより深い議論を行うことが可能であり、若手教育にも有用であると考えています。近年ではOPeLiNKを用いた遠隔での病院間通信および手術支援も実証しています。
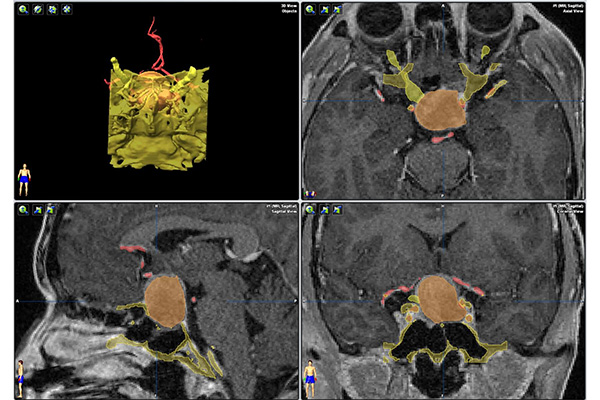
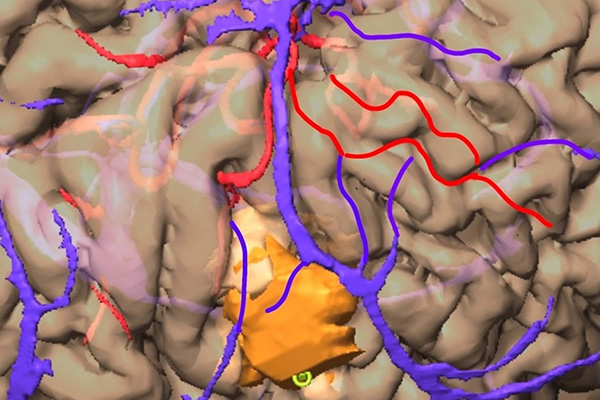
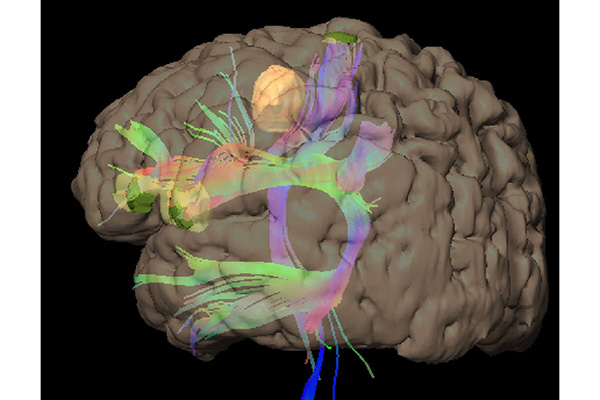
画像診断
頭の中は重要な構造物であふれています。重要な構造物と病変との関係を事前によく観察することが患者さんへの低侵襲に大きく関わることは言うまでもありません。信州大学が保持する最新のMRI、CT、血管撮影装置の画像を駆使し、術前にワークステーション上で立体画像に変換し、手術操作時にどう見えるのかをシミュレーションしております。MRIから神経線維を描出できるようになっており、運動神経など重要な神経と病変との関係も確認することができます。
- 参考文献
- 1. Cerebral aneurysm clips in the 3-Tesla magnetic field. Laboratory investigation. Kakizawa Y, Seguchi T, Horiuchi T, Hongo K.J Neurosurg. 2010 Oct;113(4):859-69.
- 2. Investigation of radiofrequency-induced temperature elevation of aneurysm clips in a 3.0-tesla magnetic resonance environment.Watanabe A, Seguchi T, Koyama J, Aoyama T, Miyahara T, Kakizawa Y, Hongo K.Neurosurgery. 2007 Nov;61(5):1062-5; discussion 1065-6.
- 3. Prediction of functional outcome in acute cerebral hemorrhage using diffusion tensor imaging at 3T: a prospective study.Kusano Y, Seguchi T, Horiuchi T, Kakizawa Y, Kobayashi T, Tanaka Y, Seguchi K, Hongo K.AJNR Am J Neuroradiol. 2009 Sep;30(8):1561-5. Epub 2009 Jun 25.
基礎研究
微小循環生理学
脳の血液循環が他臓器と大きく異なる点の一つに、autoregulationと呼ばれる自己調節機能がよく知られています。これは正常な状態において血圧がある範囲で変動しても脳血流量を一定に保つように、脳動脈が拡張収縮の自動調節をします。一方、脳の局所においては血液循環と脳の代謝が極めて密接に結びついています。すなわち、脳実質の神経細胞の活動性亢進は同部位に限局した血流量の増加を起こします。この神経活動と血液循環との、時間的・空間的に緊密な関係はneurovascular couplingと呼ばれ、その構成要素はneurovascular unitと呼ばれています。neurovascular unitは脳の微小循環の維持・調節や様々な病態に大きく関与しています。我々は、その構成要素である脳細動脈の血管調節機能の研究を継続して行っています。
主にラットの脳内を走行する内径30~100μmの細動脈を摘出し、専用の血管臓器槽のなかで、細動脈をガラス製のマイクロピペットでカニュレーションします。内腔を加圧することで、in vitroですが生理的にほぼ近い環境をつくり、顕微鏡下で血管径を測定します。種々の条件や投薬を行い、細動脈の血管径の変化を観察し、その血管調節機能・脳微小循環機能を解明しています。
また、米国セントルイスのワシントン大学脳神経外科研究室でも同様の脳細動脈を用いた研究を行っており、過去に教室員が研究留学しており、現在も密に連携を取っています。
現在当教室で行っている研究は
・くも膜下出血後脳血管攣縮における脳微小循環の解明
・細胞外マグネシウム濃度増加による血管拡張作用の解明
・脳細動脈におけるG蛋白共役型エストロゲン受容体作動薬の影響
などです。


脳腫瘍
コンドロイチン硫酸E(CS-E)は高度に硫酸化されたユニークなグリコサミノグリカン鎖であり、その生合成はN-アセチルガラクトサミン4硫酸6-O-硫酸転移酵素(GalNAc4S-6ST)によって触媒されます。CS-Eは神経膠腫において発現していることが知られていますが、その発現意義は明らかにされていません。われわれは神経膠腫細胞の増殖・浸潤におけるCS-Eの役割を明らかにすることにより新たな治療の探索を行っています。これまでに神経膠腫のホルマリン固定パラフィン包埋切片からtotal RNAを抽出し、定量PCR法にてGalNAc4S-6STの発現量を測定したところ、GAlNAac4S-6ST高値の症例は低値の症例に比べて5年予後が有意に不良であることをつきとめました。またRNA干渉によりGalNAc4S-6STの発現が低下した培養細胞を用いて腫瘍細胞の増殖能、走触能の解析を行っています。
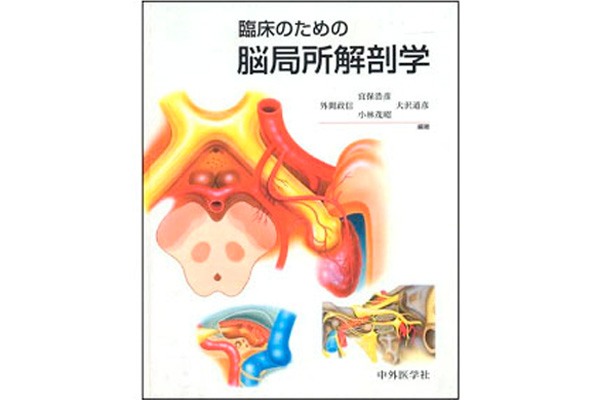
微小解剖
先々代教授である小林茂昭先生のアメリカでのロートン先生との研究に始まり、宜保浩彦先生、及川奏先生、柿澤幸成先生と長期にわたり微小脳神経外科解剖には多くの力を注ぎこんできました。特に、宜保先生は、外間政信先生、大沢道彦先生、先代教授本郷先生らと共同で、臨床のための脳局所解剖学という本の製作に携わり、比較的理解困難な解剖をきれいなイラストで詳細にまとめあげ、若手脳外科医師の教育にも役立てております。また、3D headというiPadアプリケーションの開発により、頭蓋、脳、脳神経等を立体的にモデルとして示しました。
神経解剖を理解せず、よい手術はできない。という信念に基づき、更なる詳細な検討を重ねております。
- 参考文献
- 1. Anatomical study of the trigeminal and facial cranial nerves with the aid of 3.0-tesla magnetic resonance imaging.Kakizawa Y, Seguchi T, Kodama K, Ogiwara T, Sasaki T, Goto T, Hongo K.J Neurosurg. 2008 Mar;108(3):483-90
- 2. The course of the lesser petrosal nerve on the middle cranial fossa.Kakizawa Y, Abe H, Fukushima Y, Hongo K, El-Khouly H, Rhoton AL Jr.Neurosurgery. 2007 Sep;61(3 Suppl):15-23; discussion 23.
- 3. Construction of a three-dimensional interactive model of the skull base and cranial nerves.Kakizawa Y, Hongo K, Rhoton AL Jr.
脊椎疾患
いま、脊椎脊髄疾患には、さまざまな器具を使用して、患者さんの負担を軽くしようとする治療が行われています。その一つが、ポリエーテル・エーテル・ケトン樹脂(PEEK)です。この素材は、チタン等の金属と比べて、放射線透過性に優れ、骨に剛性が近いために、脊髄疾患用インプラントに応用されています。様々な素材の組成を変え、より優れたPEEK製器具の開発を目標としています。
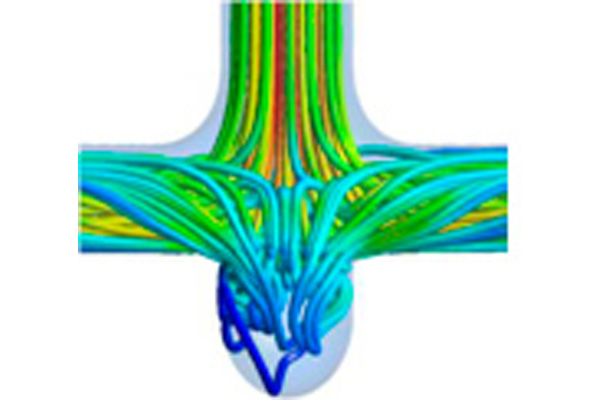
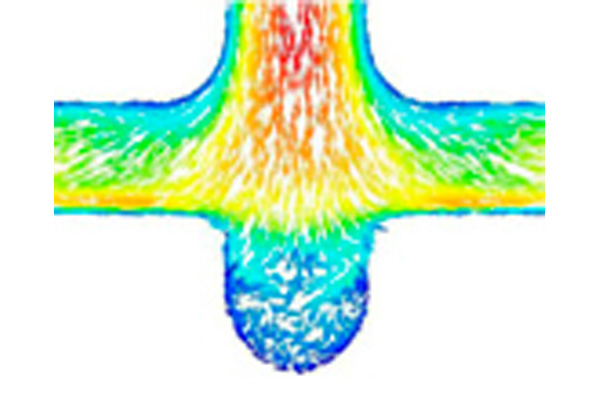
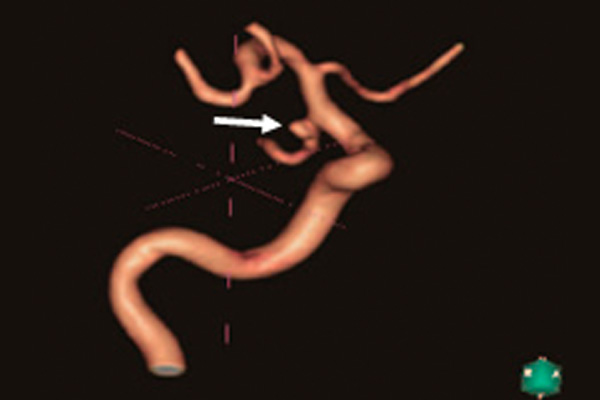
CFD
CFD (computational fluid dynamics)はコンピュータシュミレーションを用いた流体力学解析で、長野市にある信州大学工学部と共同で研究しています。特に脳動脈瘤に関する研究を主として行っており、3次元血管モデルおよび実症例のCTやMRI、脳血管撮影のデータを使用しCFD解析を行い、個々の脳動脈瘤における破裂しやすさを解明することを目的にしています。
神経再生
当学の人体構造学講座と共同し、ラットを用いた中枢神経軸索再生について研究を行っております。これまでに新生児ラットにおいて、嗅覚の主要伝導路である外側嗅索を切断しても成体ラットとなる4〜8週後までの期間に神経線維が切断部を越えて再生すること、および機能的にも嗅覚が正常に維持されることを明らかにし、新生児ラット脳では脳内伝導路が形態的にも機能的にも自然再生されることを報告いたしました。
現在はこれを更に発展させて、嗅覚系自然再生ニューロンの定量解析を行っております。すなわち軸索切断された嗅球投射ニューロン(僧帽細胞)の総数を正常ラットの僧帽細胞数と比較検討し、何%のニューロンが自然再生するのか解析を進めております。併せて外側嗅索を切断するラットの日齢を変え、自然再生するニューロンの数が日齢によって変化(減少)するのか、減少するならばニューロンが自然再生可能な臨界期はいつであるか、等についても検討をしています。
僧帽細胞数の計測には現在最も信頼度が高いことが実証されている3Dステレオロジー解析装置を用いております。